骨髄系幹細胞から巨核芽球を経て巨核球へと分化する。
血小板とは、成熟した巨核球の細胞質が数千個にちぎれたものです。
そのため細胞質のみから構成されており、核を持たず、微小管により形態が保たれ、また形も不定形です。
血小板1つ1つの大きさも一般の細胞よりはずっと小さく、1~4 μm です。
通常の血液中には、10万~40万個/mm3程度含まれていて、寿命は3~10日であり、寿命が尽きると主に脾臓で破壊されます。
血小板の表面は、糖鎖が存在し(糖蛋白質により覆われている)、血管内皮細胞は、陰性荷電を帯びている。
その為、正常な血管内では、血小板と、血管内皮細胞は、結合しないので、血小板の凝集は、起こらない。
血小板は、何種類かの血液凝固因子を含んでいます。
血小板の
α顆粒内にヴォン・ヴィレブラント因子(von Willebrand factor)、
血小板第4因子、
血小板由来成長(増殖)因子(PDGF)、
トロンボスポンジン、
フィブロネクチン、
フィブリノゲンなどが、また
濃染顆粒内には
セロトニン(5-HT)、
アデノシン二リン酸(ADP)、
アデノシン三リン酸(ATP)、
カルシウムイオンなどが含まれています。
血小板の表面は、通常の血液中では、凹凸がない滑らかな形をしていますが、出血時にはトロンボキサンA2などの刺激物質により、血小板内の細胞骨格系が変化し、多数の長い突起を出し、金平(こんぺい)糖(とう)のような形になります。
それと同時に新たに細胞膜上に細胞接着因子の受容体(糖タンパクGPIIb/IIIaなど)が発現します。
これを血小板の活性化と呼びます。
この作用により血小板は血管内皮に接着し、血小板どうしが凝集し傷口を塞いで一次止血栓を形成します。
その後、ここから各種凝固因子が放出されることによって、血液中にあるフィブリンが凝固し、さらに赤血球が捕らわれて、二次止血栓が形成され止血が完了します。
体外で固まった血小板とフィブリンおよびそれに捕らわれた赤血球の塊が乾燥したものは「かさぶた」と呼ばれています。
血小板の異常には数の異常と凝固機能の異常があります。
血小板数が通常より少なくなり、15万/mm3以下となる状態を「血小板減少症」と呼び、逆に通常より多くなり、40万/mm3以上となる状態を「血小板増加症」と呼びます。
血小板減少症の原因は、産生能力の低下と血小板寿命の低下の2通りに大別されます。
血小板寿命の低下の原因には、血小板の破壊の亢進や利用の亢進があります。
血小板が減少することで、出血時間の延長や紫斑などの症状を来たします。
血小板減少症をもたらす原因疾患は数が多いが著名なものをあげますと、骨髄の血小板産生能力の低下をもたらす疾患には
再生不良性貧血や
急性白血病などがあり、血小板寿命の低下をもたらす疾患には特発性血小板減少性紫斑病などがあります。
血小板増加症の原因は、骨髄機能自体の異常である一次性増加症と骨髄以外に原因のある二次性増加症の2つに大別されます。
一次性増加症には本態性血小板血症や真性多血症、慢性骨髄性白血病などがあります。
血小板凝固機能異常は血小板の各凝固因子の欠損や発現の異常あるいは血小板そのものの機能に異常があり、血液が凝固しにくくなるものがあります。
血小板由来増殖因子
血小板は増殖因子を最も多く含んでいる組織です。
血小板由来の増殖因子は、血小板の粘着、凝集のさいに放出されて組織の損傷の修復をおこないます。
また、
増殖因子は、肝硬変などの線維化を伴う疾患の進展に重要な役割を果たしているほか、動脈硬化やがん(癌)の原因にも密接に関わっています。
血小板に存在する主な増殖(成長)因子
| PDGF | 狭義の血小板由来
増殖因子 | 繊維芽細胞や平滑筋細胞の増殖 |
| 繊維芽細胞や平滑筋細胞の増殖 | β型トランスフォーミング増殖因子 | 血球細胞やリンパ球を始め多くの細胞に対し増殖促進をする。
血小板のほか胎盤、種々癌細胞でも産生されます |
| PD-ECGF | 血小板由来内皮細胞増殖因子 | 血管内皮細胞の増殖促進(血管新生を促進)上皮細胞由来に作用。血小板のほか胎盤、種々癌細胞でも産生されます。 |
| HGF | 肝細胞増殖因子 |
| EGF | 上皮増殖様タンパク質 |
| IGFⅠ,Ⅱ | Ⅰ型及びⅡ型インスリン様増殖因子 |
| CTAPⅢ | Ⅲ型結合織活性化ペプチド |
PDGFとPD-ECGF増殖因子の損傷修復促進作用
組織に損傷が起こると先ず炎症が起こり、マクロファージや好中球、繊維芽細胞などが遊走し、損傷部分に侵入する。
そして、これらの細胞が盛んに増殖因子を作って、繊維芽細胞の増殖や細胞外基質タンパク質の蓄積、血管新生を引き起こし、2~3週間後には肉芽組織の形成をもたらします。
さらにその後数か月間にわたって組織の再構築が起こり、損傷修復が終わります。
TGF-βは活性を持たない潜在型として産生、放出され、
熱やpHの変化などによって活性型となって初めてその作用を発揮します。
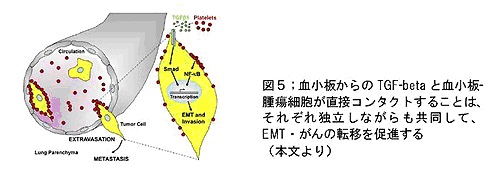
血小板は、今まで知られていたよりももっと積極的な方法で、腫瘍(がん)の進展に寄与していることがわかりました。
腫瘍細胞は原発巣で転移に向かう指令を受ける、というのがこれまでの概念でしたが、今回の研究からは、
原発巣を出て転移巣に向かうその道中で、血小板と接触することにより、腫瘍細胞はEMT(上皮間葉転換)さながらに自身の性質を変えることができ、結果的に転移が促進される、という新たな事実が判明しました。
これは同時に、何らかの理由で
原発巣でのEMTを介さずに血流内に侵入し得た腫瘍細胞も、そこで受ける外的刺激によってEMT様の変化が誘導され、浸潤・転移に有利な特性を新たに獲得することが出来る可能性を示唆します。
血流内では、血小板からの刺激によって、腫瘍細胞のふたつの細胞内伝達経路が活性化していました。
血小板から分泌されるTGF-βにはじまるTGF-Smad(TGF-betaの刺激によって動く細胞内伝達経路)の経路、もうひとつは、血小板そのものと腫瘍細胞が直接コンタクトすることによって活性化するNFκBの経路です。
これらの経路は互いに独立した機構によって活性化されますが、協同して腫瘍細胞のEMT様変化を促進し、浸潤・転移の過程の中でも特に、転移する臓器において血管内から血管外へ腫瘍細胞が遊出するプロセスで有利に働くことがわかりました(図5)。